Luxação Glenoumeral (deslocamento de ombro)
Guia prático de prescrição e conduta para luxação glenoumeral (deslocamento de ombro) no Pronto-Socorro, com protocolos de sedoanalgesia, redução e medicações para alta hospitalar.
Paciente típico: Adulto jovem, masculino, qualquer idade, previamente hígido, após trauma esportivo ou queda com mecanismo de abdução + rotação externa do ombro. Apresenta dor intensa em ombro, deformidade visível, incapacidade funcional completa do membro superior acometido.
🩺 Guia rápido
ℹ️ Clique nos tópicos abaixo para ver detalhes
História clínica típica
# História Clínica
Paciente refere dor intensa em ombro direito/esquerdo há ❓ horas, após queda de própria altura. Relata sensação de "saída do ombro do lugar", com deformidade visível e incapacidade total de movimentar o membro. Nega perda de consciência, trauma craniano ou outras lesões associadas. Nega luxações prévias. Nega alergias medicamentosas.
# Exame físico
BEG, consciente, orientado, vigil, TEC < 3s
Ombro: Deformidade visível com perda do contorno arredondado normal do ombro (sinal da dragoneira). Cabeça do úmero palpável anteriormente. Dor intensa à palpação. Limitação completa da mobilidade ativa e passiva. Pulsos distais presentes e simétricos. Sensibilidade preservada em território do nervo axilar (região do deltoide). Força motora da mão preservada.
# HD
- Luxação glenoumeral anterior (primária/recidivante)
# Conduta
- Solicito RX de ombro (AP, perfil escapular e axilar) para confirmar diagnóstico e afastar fraturas
- Prescrevo analgesia para tentativa de redução da luxação
- Realizo redução fechada (manobra de Stimson, Cunningham, tração-contratração ou Milch)
- RX pós-redução para confirmar posicionamento adequado
- Imobilização relativa por 2 semanas
- Oriento acompanhamento ambulatorial com ortopedia
- Atestado por ❓ dias
Prescrição para paciente típico
No pronto-socorro:
01. Dipirona 1g/2mL (500mg/mL) – 01 ampola (2mL), IM
02. Dexametasona 10mg/2,5mL - 01 ampola (2,5mL), IM (associar com Dipirona)
03. Diclofenaco 75mg/3mL - 01 ampola (3mL), IM
# PARA SEDOANALGESIA E REDUÇÃO:
04. Midazolam 5mg/mL – 2mL (10mg), EV lento + Fentanil 50mcg/mL – 2mL (100mcg), EV lento
# SE DOR REFRATÁRIA:
05. Tramadol 50mg/mL – 02 ampolas (100mg) + SF0,9% 100mL, EV em 30min
OU
Morfina 10mg/mL – 0,1mg/kg (❓mL) + SF0,9% 100mL, EV em 30min, se necessário
Para casa:
01. Dipirona 500mg ––––––––––– 20 comprimidos
Tomar 01 a 02 comprimidos, VO, de 6/6h, por 5 dias
02. Tramadol 50mg ––––––––––– 20 comprimidos
Tomar 01 comprimido, VO, de 8/8h, por 5 dias (se dor moderada/intensa)
03. Ondansetrona 8mg ––––––––––– 10 comprimidos
Tomar 01 comprimido, VO, de 8/8h, se náuseas
04. Omeprazol 20mg ––––––––––– 10 cápsulas
Tomar 01 cápsula, VO, em jejum, 1x/dia, por 10 dias
Para casa (receituário especial):
01. Tramadol 50mg ––––––––––– 20 comprimidos
Tomar 01 comprimido, VO, de 8/8h, se dor, por até 5 dias
🏥 NO PRONTO-SOCORRO
- ⚠️ MANEJO E CUIDADOS INICIAIS
- Avaliação neurovascular distal imediata (pulsos, perfusão, sensibilidade, motricidade)
- Testar sensibilidade em região lateral do ombro (território do nervo axilar - mais comumente lesado)
- RX ombro ANTES da redução: AP, perfil escapular (Y) e axilar (descartar fraturas associadas em até 25% dos casos)
- Luxação anterior (95%): cabeça umeral desloca-se anteriormente, palpável anteriormente, perda do contorno normal
- Luxação posterior (4%): pós-convulsão ou choque elétrico, braço em adução + rotação interna
- Sinais de alarme: déficit neurovascular distal, fratura associada, impossibilidade de redução fechada
- Redução deve ser realizada o mais precocemente possível (< 6h idealmente para evitar edema e contratura)
- Monitorização contínua durante sedoanalgesia (oxímetro, PA, ECG)
-
💪 MANOBRAS DE CONTRAÇÃO
- 1. Manobra de Tração–Contratração
- Baseia-se na tração sustentada do membro superior para vencer o espasmo muscular e permitir o retorno da cabeça umeral à cavidade glenoide.
- O paciente é colocado em decúbito dorsal.
- O auxiliar aplica contratração com uma faixa ou lençol ao redor do tórax, fixando o ombro à maca.
- O médico segura o punho ou antebraço do paciente e aplica tração contínua no sentido do eixo do úmero, com força progressiva e mantida.
- Pode-se associar rotação externa leve ou adução conforme a resistência.
- Após o relaxamento muscular, sente-se um “clique” e a cabeça umeral retorna à cavidade.
- A tração deve ser mantida, não brusca, por 5–10 minutos se necessário.
- 1. Manobra de Tração–Contratração
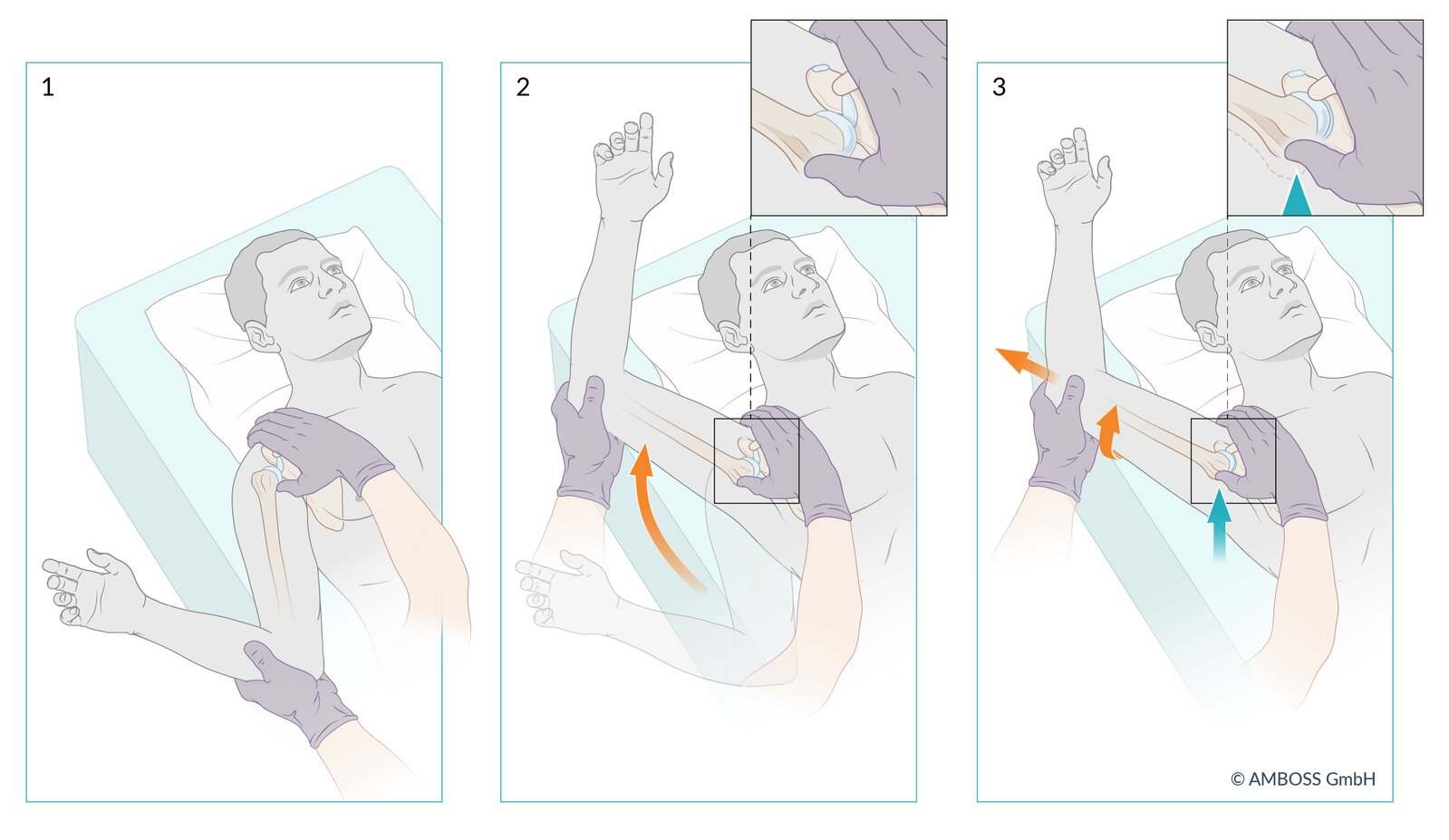
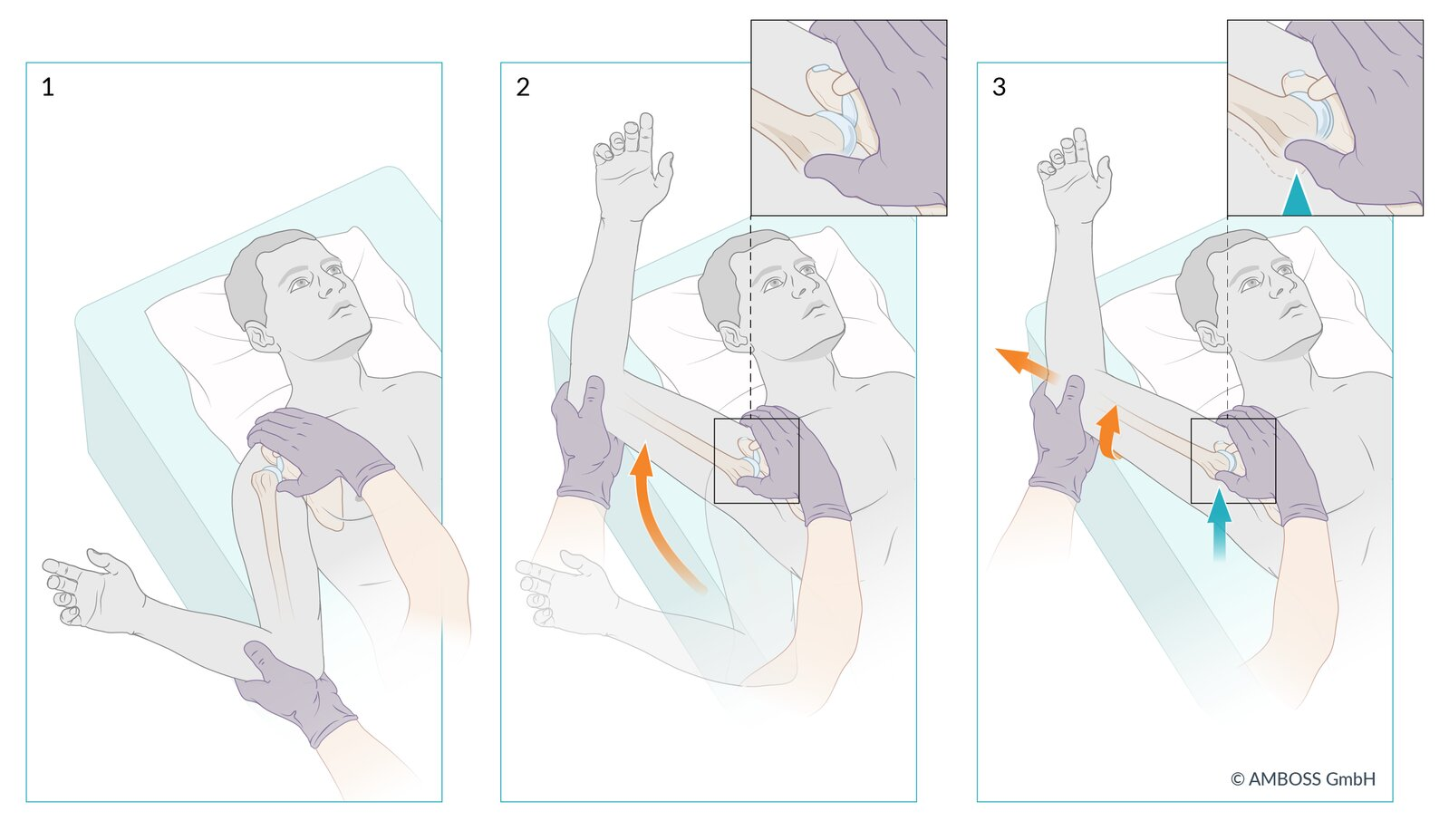
2. Manobra de Milch
- A redução é obtida por abdução progressiva e rotação externa do braço, permitindo que a cabeça do úmero deslize suavemente de volta à glenoide.
- Paciente em decúbito dorsal ou sentado.
- O médico segura o punho do paciente e abduz lentamente o braço até acima da cabeça (180°), mantendo tração leve e rotação externa.
- Com a outra mão, o médico pode palpar a cabeça umeral pela axila e guiá-la suavemente para dentro da glenoide.
- Quando reduzido, o braço pode ser levado à rotação interna e apoiado sobre o tórax.
- É uma técnica indolor, muito usada em pacientes colaborativos.
-
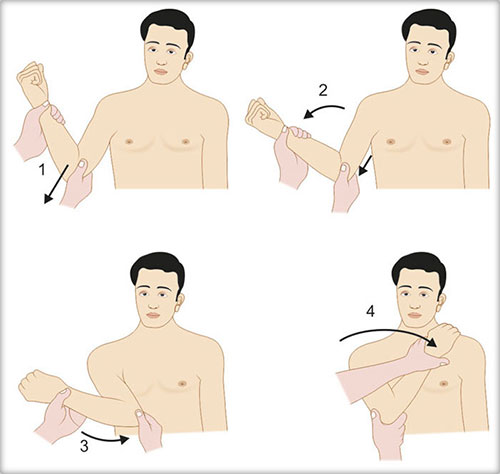
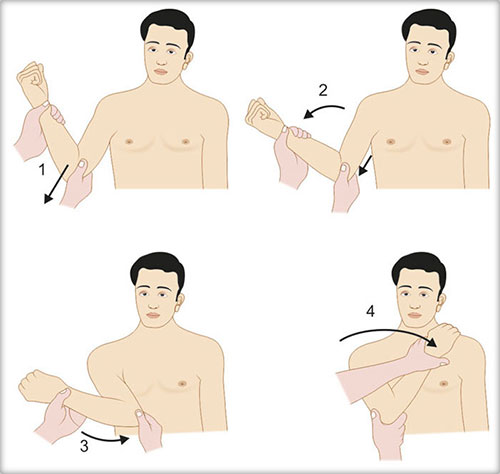
2. Manobra de Kocher
- Utiliza movimentos sequenciais de rotação externa, adução e rotação interna para alavancar a cabeça umeral de volta à posição anatômica.
- Paciente sentado ou deitado, cotovelo fletido a 90°.
- O médico segura o cotovelo junto ao tronco com uma mão e o punho com a outra.
- Segue-se a sequência:
- (a) Rotação externa lenta até resistência.
- (b) Adução (o cotovelo é trazido para a frente do tórax).
- (c) Rotação interna (a mão do paciente toca o ombro oposto).
- A redução geralmente ocorre entre os passos (b) e (c).
- Deve ser feita com cuidado, evitando força excessiva.
-
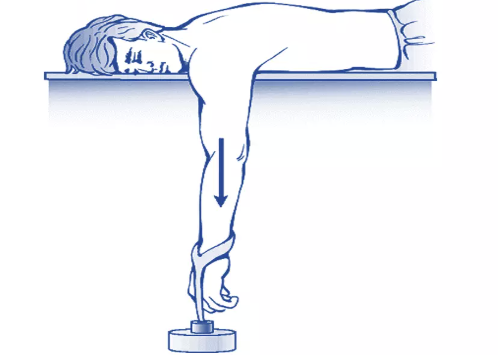
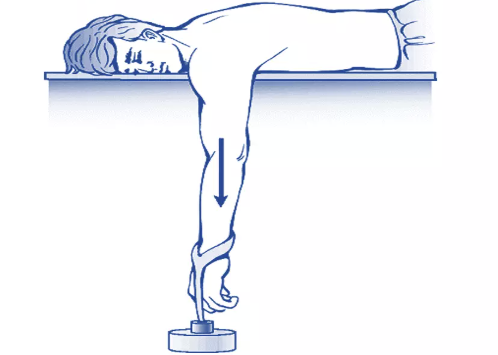
2. Técnica de Stimson
- Utiliza o peso do membro e a ação da gravidade para promover redução gradual.
- O paciente é colocado em decúbito ventral, com o membro afetado pendente além da borda da maca.
- Deixa-se o braço suspenso livremente por 15 a 30 minutos.
- Pode-se adicionar peso (2–5 kg) ao punho ou antebraço.
- O relaxamento muscular e a tração gravitacional permitem o retorno espontâneo da cabeça umeral à glenoide.
- Ideal para pacientes cooperativos ou quando se deseja evitar manipulação ativa.
- ANALGÉSICO / ANTIESPASMÓDICO
- Prescrição prática:
Dipirona 1g/2mL (500mg/mL) – 01 ampola (2mL) + 18mL SF0,9%, EV lento em 15minDipirona 1g/2mL (500mg/mL) – 01 ampola (2mL), IM em deltoide contralateral
- Alternativas:
Paracetamol 1g – 01 frasco de 100mL, EV em 15min (não exceder 4g/dia)
- Indicações:
- Analgesia inicial obrigatória antes de qualquer manipulação
- Associar sempre com opioide para dor intensa
- Apresentações:
- Ampola 1g/2mL (500mg/mL)
- Frasco 1g/100mL para infusão EV
- Via(s): 💉 EV | 💉 IM
- Cuidados:
- Velocidade de infusão lenta (risco de hipotensão)
- Dose máxima: 4g/dia EV ou 6g/dia VO
- Evitar em hepatopatas graves
- Mínimo 12 anos para via parenteral
- Prescrição prática:
- OPIOIDE (Para analgesia pré-redução)
- Prescrição prática:
Fentanil 50mcg/mL – 01 ampola (2mL = 100mcg), EV lento, diluído em 8mL de SF0,9%Morfina 10mg/mL – 0,1mg/kg (❓mL), EV lento, diluído em SF0,9% 100mL em 30min
- Alternativas:
Tramadol 50mg/mL – 02 ampolas (2mL = 100mg) + SF0,9% 100mL, EV em 30min
- Indicações:
- Analgesia potente obrigatória antes da redução
- Dor intensa refratária a analgésicos comuns
- Apresentações:
- Fentanil: ampola 50mcg/mL (2mL, 5mL ou 10mL)
- Morfina: ampola 10mg/mL (1mL)
- Tramadol: ampola 50mg/mL (2mL)
- Via(s): 💉 EV | 💉 IM (tramadol)
- Cuidados:
- Monitorização contínua obrigatória
- Risco de depressão respiratória (ter naloxona disponível 0,4mg)
- Fentanil: início rápido (1-2min), duração curta (30-60min)
- Morfina: início 5-10min, duração 3-4h, ajustar dose em idosos e IRC
- Tramadol: menor potência, alternativa se outros opioides indisponíveis
- Evitar em asmáticos graves (liberação histamina)
- Prescrição prática:
- BENZODIAZEPÍNICO (Para sedação durante redução)
- Prescrição prática:
Midazolam 5mg/mL – Titular 0,5 a 1mg EV lento a cada 2-3min até sedação adequadaDiazepam 5mg/mL – 10mg (2mL), EV lento
- Indicações:
- Sedação para procedimento de redução (associado a opioide)
- Ansiedade intensa
- Relaxamento muscular para facilitar redução
- Apresentações:
- Midazolam: ampola 5mg/mL (3mL ou 10mL)
- Diazepam: ampola 5mg/mL (2mL)
- Via(s): 💉 EV
- Cuidados:
- Titular doses lentamente (risco depressão respiratória)
- Maior risco em idosos, obesos, DPOC
- Midazolam preferível (início mais rápido, meia-vida curta)
- Ter flumazenil disponível 0,25mg EV (reversão)
- Não utilizar via IM para sedação de procedimento
- Dose menor em idosos (reduzir 30-50%)
- Prescrição prática:
- SEDATIVO HIPNÓTICO (Alternativa para sedação)
- Prescrição prática:
Propofol 10mg/mL – Doses de 0,5-1mg/kg EV lento, titulado a cada 3-5min
- Alternativas:
Cetamina 50mg/mL – 1 a 2mg/kg EV lento em 1-2min (sedação dissociativa)
- Indicações:
- Sedação profunda para redução quando benzodiazepínico + opioide insuficiente
- Cetamina: opção para pacientes instáveis (preserva reflexos via aérea)
- Apresentações:
- Propofol: frasco 10mg/mL ou 20mg/mL
- Cetamina: ampola 50mg/mL (10mL)
- Via(s): 💉 EV
- Cuidados:
- PROPOFOL: Risco significativo de hipotensão e apneia, usar apenas com equipe treinada em via aérea, reduzir dose em idosos (0,25-0,5mg/kg), infusão dolorosa (preferir fossa antecubital), contraindicado em alérgicos a ovo/soja
- CETAMINA: Preserva respiração espontânea e reflexos, aumenta secreções (considerar atropina 0,01mg/kg), reações de emergência (pesadelos - reduzir com midazolam 1-2mg), contraindicada em HAS não controlada, psicose, glaucoma, < 3 meses
- Ambos: monitorização contínua obrigatória
- Prescrição prática:
- ANTIEMÉTICO
- Prescrição prática:
Ondansetrona 8mg/4mL (2mg/mL) – 01 ampola (4mL), EV lentoOndansetrona 4mg/2mL (2mg/mL) – 01 ampola (2mL), EV lento
- Alternativas:
Bromoprida 10mg/2mL (5mg/mL) – 01 ampola (2mL), EV lento ou IMMetoclopramida 10mg/2mL (5mg/mL) – 01 ampola (2mL), EV lento ou IM
- Indicações:
- Prevenção de náuseas/vômitos associados a opioides
- Náuseas relacionadas à dor intensa
- Apresentações:
- Ondansetrona: ampola 4mg/2mL ou 8mg/4mL
- Bromoprida/Metoclopramida: ampola 10mg/2mL
- Via(s): 💉 EV | 💉 IM
- Cuidados:
- Ondansetrona: primeira escolha (menos efeitos extrapiramidais), dose máxima 16mg/dia, precaução em cardiopatas (prolongamento QT)
- Bromoprida/Metoclopramida: risco de efeitos extrapiramidais (especialmente < 30 anos), evitar em Parkinson
- Evitar metoclopramida em < 18 anos
- Prescrição prática:
- PROTETOR GÁSTRICO
- Prescrição prática:
Omeprazol 40mg – 01 frasco, EV em 15minRanitidina 50mg/2mL (25mg/mL) – 01 ampola (2mL) + 18mL SF0,9%, EV lento
- Indicações:
- Proteção gástrica em uso de opioides
- Prevenção de úlcera de estresse
- Apresentações:
- Omeprazol: frasco 40mg
- Ranitidina: ampola 50mg/2mL
- Via(s): 💉 EV
- Cuidados:
- Omeprazol: preferir para uso prolongado, infusão lenta
- Ranitidina: ação mais rápida, ajustar em IRC
- Prescrição prática:
🏠 PARA CASA
- ANALGÉSICO
- Prescrição:
Dipirona 500mg – Tomar 01 a 02 comprimidos, VO, de 6/6h, por 5-7 dias - Indicações: Controle da dor leve a moderada após redução
- Apresentações: Comprimidos 500mg
- Posologia: 500-1000mg de 6/6h
- Cuidados:
- Dose máxima: 4g/dia
- Evitar uso prolongado
- Não associar com álcool
- Alternativa(s):
Paracetamol 750mg – Tomar 01 comprimido, VO, de 6/6h, por 5-7 dias (máximo 3g/dia)
- Prescrição:
- OPIOIDE (Dor moderada a intensa)
- Prescrição:
Tramadol 50mg – Tomar 01 comprimido, VO, de 8/8h, por 5 dias - Indicações: Dor moderada a intensa não controlada com analgésicos simples
- Apresentações: Comprimidos 50mg
- Posologia: 50-100mg de 8/8h (máximo 400mg/dia)
- Cuidados:
- Receituário de controle especial (branco em 2 vias)
- Risco de dependência
- Evitar em idosos (ajustar dose)
- Não associar com álcool
- Pode causar náuseas (prescrever antiemético)
- Reduzir dose em IRC/IHC
- Alternativa(s):
Codeína 30mg – Tomar 01 comprimido, VO, de 6/6h, por 5 dias
- Prescrição:
- ANTIEMÉTICO
- Prescrição:
Ondansetrona 8mg – Tomar 01 comprimido, VO, de 8/8h, se náuseas - Indicações: Náuseas/vômitos associados a opioides ou dor
- Apresentações: Comprimidos 4mg ou 8mg
- Posologia: 4-8mg de 8/8h se necessário
- Cuidados:
- Usar apenas se sintomático
- Dose máxima: 24mg/dia
- Alternativa(s):
Bromoprida 10mg – Tomar 01 comprimido, VO, de 8/8h, se náuseasMetoclopramida 10mg – Tomar 01 comprimido, VO, de 8/8h, se náuseas
- Prescrição:
- PROTETOR GÁSTRICO
- Prescrição:
Omeprazol 20mg – Tomar 01 cápsula, VO, em jejum, 1x/dia, por 10 dias - Indicações: Proteção gástrica durante uso de analgésicos/opioides
- Apresentações: Cápsulas 20mg
- Posologia: 20mg 1x/dia em jejum
- Cuidados:
- Tomar 30min antes do café da manhã
- Uso por tempo limitado (10-14 dias)
- Alternativa(s):
Pantoprazol 40mg – Tomar 01 comprimido, VO, em jejum, 1x/dia, por 10 dias
- Prescrição:
- RELAXANTE MUSCULAR (Se espasmo muscular associado)
- Prescrição:
Ciclobenzaprina 5mg – Tomar 01 comprimido, VO, à noite, por 5 dias - Indicações: Espasmo muscular periarticular
- Apresentações: Comprimidos 5mg ou 10mg
- Posologia: 5-10mg à noite ou de 8/8h
- Cuidados:
- Sonolência (não dirigir)
- Evitar em idosos (risco de queda)
- Não usar > 2 semanas
- Evitar com álcool
- Alternativa(s):
Carisoprodol 125mg – Tomar 01 comprimido, VO, de 8/8h, por 5 dias
- Prescrição:
- 👨🏻⚕️ Orientações ao paciente
- Retornar imediatamente se:
- Dor intensa não controlada com medicações
- Dormência, formigamento ou fraqueza na mão/braço
- Dedos frios, pálidos ou arroxeados
- Inchaço progressivo do braço
- Febre
- Luxação recorrente (ombro "sai do lugar" novamente)
- Cuidados:
- Manter tipoia (3 semanas para luxação primária, 2 semanas para recidivante)
- Retirar tipoia apenas para higiene e vestimenta
- Crioterapia local (gelo) 20min de 3/3h nas primeiras 48-72h
- Evitar movimentos de abdução e rotação externa do braço
- Não carregar peso com o membro acometido
- Não dormir sobre o ombro lesionado
- Expectativa de recuperação:
- Dor intensa: 3-7 dias
- Retorno às atividades leves: 3-4 semanas
- Retorno ao esporte: 3-6 meses (com reabilitação adequada)
- Reabilitação:
- Iniciar fisioterapia após 2-3 semanas (com liberação ortopédica)
- Fortalecimento do manguito rotador essencial para prevenir recidivas
- Seguimento:
- Retorno em ambulatório de ortopedia em 7-10 dias
- Trazer RX pós-redução
- Risco de recidiva:
- < 20 anos: até 80-90% de recidiva
- 20-40 anos: 40-50% de recidiva
-
40 anos: 10-15% de recidiva
- Afastamento:
- Trabalho administrativo: 7-14 dias
- Trabalho com esforço físico: 4-6 semanas
- Esportes de contato: 3-6 meses
- Retornar imediatamente se:
🔎 CID-10:
- S43.0: Luxação da articulação do ombro
- S43.00: Luxação não especificada da articulação do ombro
- S43.01: Luxação anterior da articulação do ombro
- S43.02: Luxação posterior da articulação do ombro
- S43.08: Outras luxações da articulação do ombro